医学科普|幽门螺杆菌—潜伏在胃中的“隐形杀手”
幽门螺杆菌(Helicobacter pylori,简称Hp)是一种革兰氏阴性微需氧菌,能在胃部强酸环境中存活,是全球感染率最高的细菌之一。据我国调查显示,家庭感染率高达71.2%,约半数成年人携带该菌。它不仅是胃炎、胃溃疡的元凶,还与胃癌风险密切相关。以下从传播、危害、检测与治疗等多角度解析这一“胃病制造者”。
一、幽门螺杆菌的“生存密码”
幽门螺杆菌由澳大利亚科学家巴里·马歇尔和罗宾·沃伦于1982年首次分离,并因此获得2005年诺贝尔生理学或医学奖。其独特的生物学特性使其能在胃酸中存活:
1.尿素酶活性:分解尿素生成氨,中和胃酸,营造碱性微环境。
2.螺旋形态与鞭毛:穿透胃黏液层,黏附于胃黏膜细胞间隙。
3.致病因子:分泌毒素(如VacA、CagA蛋白),破坏胃黏膜屏障,引发炎症。
二、传播途径:家庭聚集感染的“罪魁祸首”
幽门螺杆菌主要通过以下途径传播:
1.口-口传播:共用餐具、接吻、咀嚼喂食(如家长将食物嚼碎喂孩子)。
2.粪-口传播:接触被污染的粪便或水源,饭前便后未洗手。
3.胃-口传播:通过呕吐物或胃液反流传播。
中国家庭共餐制的饮食习惯是感染率高居不下的主因。

三、危害:从胃炎到胃癌的“多米诺效应”
感染后约70%人群无症状,但长期危害不容忽视:
常见疾病:慢性胃炎(100%感染者存在)、消化性溃疡(15%-20%)、功能性消化不良(5%-10%)。
癌症风险:1%感染者可能发展为胃癌,风险较常人高4-6倍;与胃MALT淋巴瘤也相关。
其他影响:增加缺铁性贫血、维生素B12缺乏等疾病风险。
需注意:儿童感染者胃黏膜损伤较轻,胃癌风险极低,且治疗副作用大,一般不推荐常规治疗。
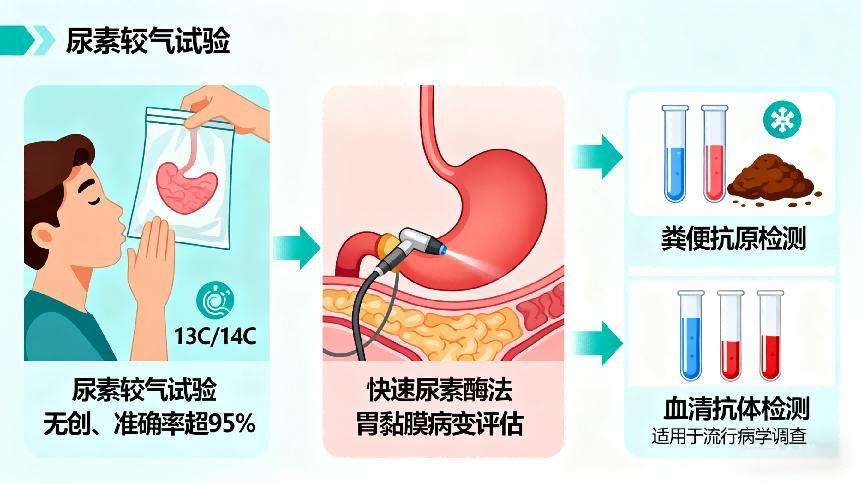
四、检测与诊断:无创检查是首选
尿素呼气试验(13C/14C):无创、快速、准确率超95%,为临床首选。
胃镜检查:可同步检测幽门螺杆菌(快速尿素酶法)并评估胃黏膜病变。
其他方法:粪便抗原检测、血清抗体检测(适用于流行病学调查,不作为现症感染)。
五、治疗:四联疗法的“黄金方案”
根除治疗可降低胃癌风险30%-60%,推荐方案为四联疗法:
1. 质子泵抑制剂(如奥美拉唑):抑制胃酸分泌。
2. 铋剂(如果胶铋):保护胃黏膜并抑制细菌。
3. 两种抗生素(如阿莫西林+克拉霉素):根据耐药性调整组合。
疗程为10-14天,根治率超90%。
注意事项:
1.需严格遵医嘱,避免自行停药或换药导致耐药。
2.治疗期间禁酒,可能伴随舌苔发黑、口苦等短暂副作用。
3.停药1个月后需复查呼气试验确认疗效。
误区澄清:
1.大蒜、牙膏无法杀灭胃内幽门螺杆菌。
2.益生菌仅辅助缓解抗生素副作用,不能替代药物治疗。
幽门螺杆菌感染虽普遍,但可防可治。根除治疗不仅保护自身健康,还能减少家庭传播风险。若体检发现感染,建议及时就医评估,切勿因无症状而忽视潜在危害。通过科学防治,我们有望告别这一“胃中幽灵”,守护消化系统健康。
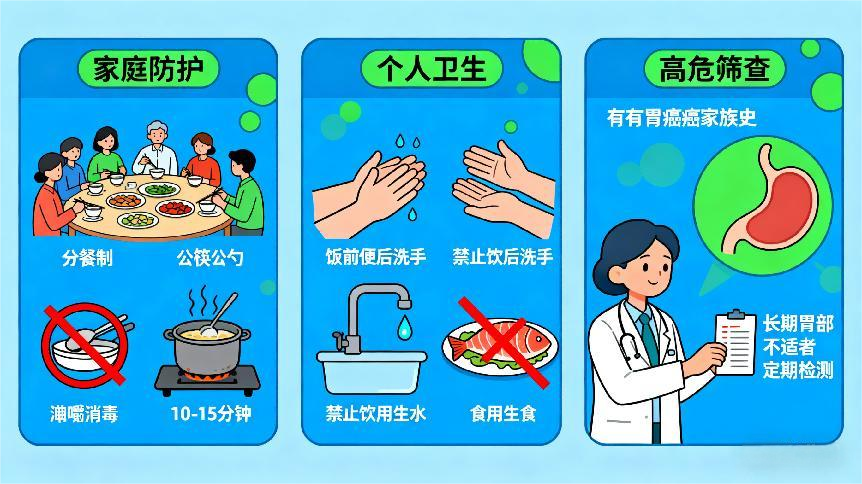
六、预防:切断传播链的“三大防线”
1.家庭防护:分餐制、餐具消毒(沸水煮10-15分钟)、避免咀嚼喂食。
2.个人卫生:饭前便后洗手、不饮生水、不吃生食。
3.高危筛查:有胃癌家族史、长期胃部不适者建议定期检测。