
医学科普|儿科放射检查的小秘密
带娃就医时,一旦医生提议做放射检查,不少家长瞬间陷入纠结:“辐射会不会伤孩子?”“这检查真的有必要做吗?”其实,儿科放射检查藏着一套严谨的规范和防护逻辑,摸清这些关键信息,就能理性看待检查,告别不必要的担忧。
一、辐射不可怕,儿科检查的“剂量减法”有讲究
家长对辐射的担忧完全能理解,但在儿科放射检查领域,辐射剂量管控早已是成熟体系。和成人检查不同,儿科放射设备的参数从不是“一刀切”:医生会先精准掌握孩子的年龄、体重,再针对性调整管电压、管电流等核心参数,最终实现“最低合理剂量”成像。
举个直观的例子:最常见的胸部X光检查,婴幼儿单次辐射剂量大多在0.01-0.03毫西弗。要知道,我们每天接触的宇宙射线、土壤放射性物质等天然本底辐射,剂量约 0.005-0.008 毫西弗,也就是说,一次婴幼儿胸部 X 光的辐射量,仅相当于3-10天的天然本底辐射,风险微乎其微。
即便辐射剂量相对高些的 CT 检查,针对同部位检查,儿科专用方案也会把剂量压缩到成人的1/3到1/2;现在不少医院的先进CT设备,还能借助迭代重建技术,在不影响成像质量的前提下,再降 20%-30%剂量。
医疗放射检查始终遵循“合理可行尽量低”的核心原则:医生开单前会反复权衡,只有检查能为诊断提供关键信息时,才会建议进行,且优先选辐射剂量更低的方式。比如孩子咳嗽发烧,排查普通肺炎用胸部 X 光就足够,没必要一上来就做 CT;看骨骼是否骨折、发育是否正常,常规X光片的精度已能明确判断,无需过度依赖断层扫描。这种剂量管控逻辑,贯穿设备校准、参数设置、检查操作全流程,从源头把辐射影响降到最低。
二、检查指征:不是所有不适都要“拍片子”
儿科放射检查可不是随便开的!医生会结合孩子的症状、体征和初步诊断,严格判断是否需要通过放射检查明确病情。
就说儿童常见的呼吸道疾病:只有出现持续高热不退、咳嗽超过3~5天、呼吸困难、肺部听诊有明显啰音,且常规治疗无效时,才会建议做胸部放射检查,目的是排查肺炎、胸腔积液等器质性病变;如果只是普通感冒、轻微咳嗽,仅凭临床症状就能诊断,绝不会轻易启动放射检查。
骨骼系统检查也有明确标准:孩子外伤后哭闹不止、肢体活动受限、局部肿胀畸形,怀疑骨折或脱位时,才需要做 X 光检查;排查佝偻病、骨骼发育异常时,会先结合血液检查结果,再决定是否拍骨骼 X 光片。医生的判断核心是 “必要性优先”,避免无意义检查带来不必要的辐射暴露,家长完全不用怕“过度检查”。

三、安全保障:从设备到操作的全流程防护
正规医院的儿科放射检查,从设备到操作都有完善的防护措施,给孩子全方位守护:
1.设备专用:儿科会使用专门的低剂量放射设备,经过特殊优化,在保证成像质量的同时,最大限度降低辐射输出;
2.精准防护:操作时,医生会为孩子佩戴专用铅衣、铅围脖、铅帽等防护用品,重点保护甲状腺、性腺等对辐射敏感的部位,只暴露需要检查的区域;
3.缩短时长:X 光检查通常几秒内就能完成,CT 检查也会通过优化扫描序列减少时间,减少辐射接触;
4.人文关怀:对于年龄小、无法配合的孩子,医生会提前和家长沟通,通过安抚、引导让孩子保持安静,必要时允许家长陪同检查(陪同家长也会佩戴防护用品,避免二次辐射)。
这些防护措施形成了全流程安全屏障,进一步降低辐射潜在风险。
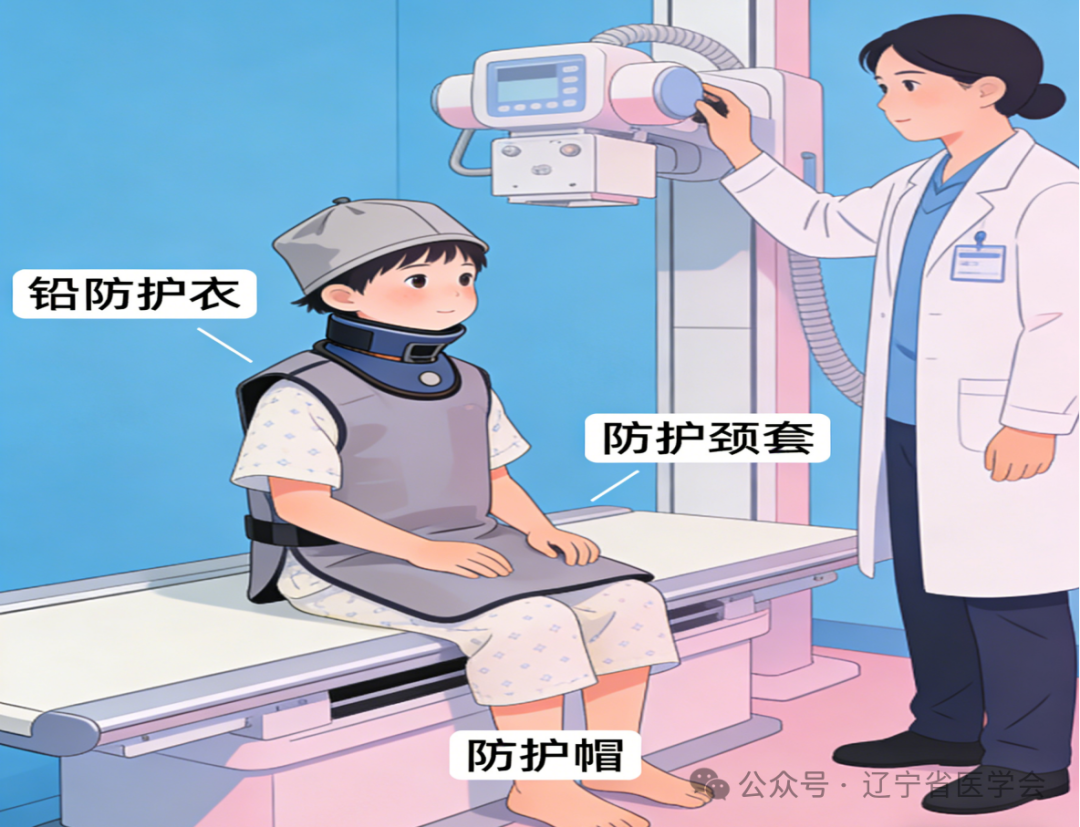
四、家长这样配合:让检查更顺利、更安全
家长的正确配合,能让儿科放射检查更顺利,还能进一步保障安全,这几点要记好:
1.主动告知信息:检查前,把孩子的准确年龄、体重、过敏史,以及近期是否做过其他放射检查,主动告诉医生,帮助医生精准制定检查方案;
2.清理金属物品:提前帮孩子取下检查部位的项链、发卡、带金属纽扣的衣服等,金属会干扰成像质量,可能导致重新检查,反而增加辐射暴露;
3.做好情绪安抚:如果孩子容易哭闹、不配合,可提前带孩子熟悉检查环境,用玩具转移注意力,或简单说明检查过程,减少孩子的恐惧感;
4.配合稳定姿势:婴幼儿检查时,家长可在医生指导下轻轻怀抱孩子,全程保持稳定,避免孩子乱动导致成像模糊;
5.走出认知误区:检查后不用刻意“排毒”,因为医疗放射检查的电离辐射不会在体内残留,正常饮食、规律休息即可,辐射不会在体内残留,没必要额外服药或调整饮食。
儿科放射检查的核心是“以诊断为目的,以安全为前提”,每一项检查的开展都经过严谨评估。家长无需过度焦虑,遵医嘱配合检查就好;如果对检查有疑问,及时和医生沟通,了解检查的必要性和防护措施,才能更好地为孩子的健康保驾护航。



