医学科普|告别“谈放疗色变”:科学解读肿瘤放疗的10大误区与真相
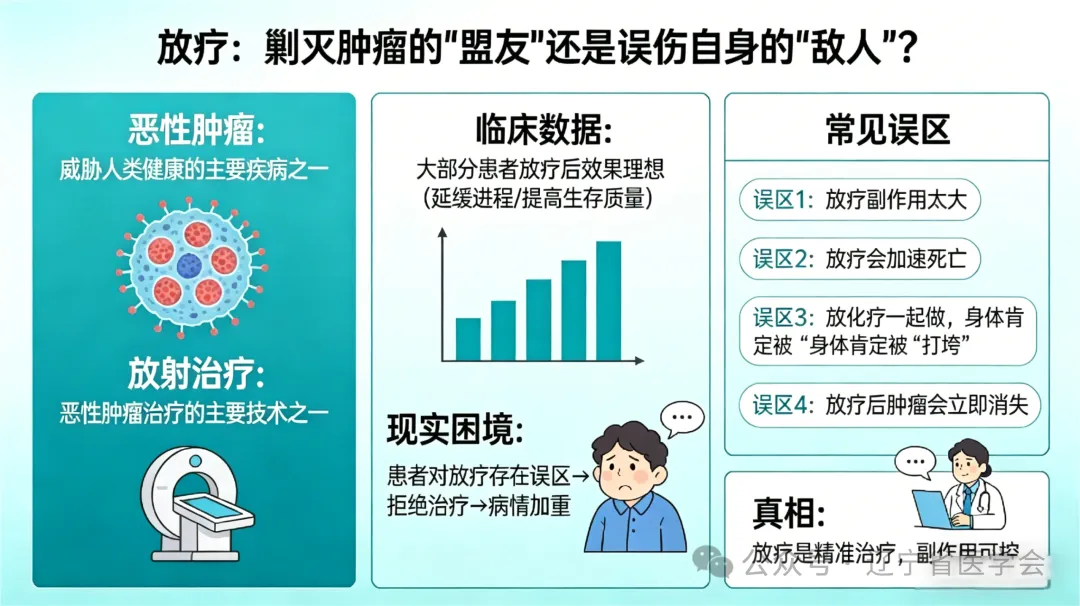
恶性肿瘤是威胁人类健康,导致人类死亡的主要疾病之一。放射治疗是恶性肿瘤治疗的主要技术之一。临床研究表明,大部分肿瘤患者都能够通过放疗获得较为理想的效果,延缓疾病的进程,提高生存质量。但很多需要采用放射治疗的患者对放射治疗存在很大的误区,不愿意接受治疗导致病情加重。这把现代的“隐形手术刀”,究竟是帮助我们剿灭肿瘤的“盟友”,还是会误伤自身的“敌人”?今天,就让我们拨开迷雾,细数那些关于放疗的常见误区,一起来看看你是不是也遇到过吧。
误区一:放疗是“姑息治疗”,只有晚期才用
放疗是一门“多面手”,它贯穿于癌症治疗的全程。对于鼻咽癌、早期前列腺癌、食管癌等,单纯放疗即可实现根治。在乳腺癌、直肠癌等肿瘤的治疗中,术前或术后放疗能有效降低复发风险,是“巩固胜利”的关键步骤。当然,对于晚期患者,它也确实能出色地完成姑息止痛(如骨转移)的任务。
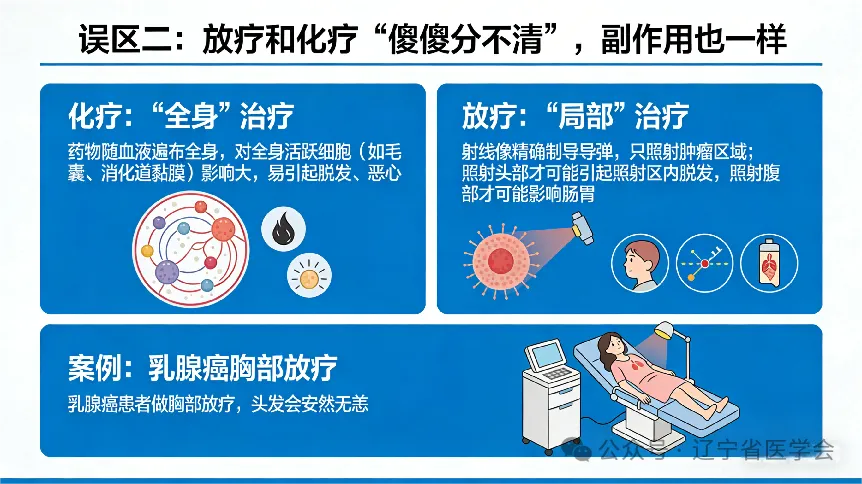
误区二:放疗和化疗“傻傻分不清”,副作用也一样
这是最常见的误区。化疗是“全身”治疗,药物随血液遍布全身,因此对全身活跃细胞(如毛囊、消化道黏膜)影响大,易引起脱发、恶心。放疗是“局部”治疗,射线像精确制导的导弹,只照射肿瘤区域。只有照射头部才可能引起照射区内脱发,照射腹部才可能影响肠胃。例如乳腺癌患者做胸部放疗,头发会安然无恙。
误区三:放化疗一起做,身体肯定被“打垮”
同步放化疗是为了发挥“协同作战”的优势,有时能达到1+1>2的效果。这绝非方案的简单叠加,医生会像精细的“调配师”,根据患者的具体情况,个性化调整放疗的剂量范围和化疗药物的强度,目的就是在确保疗效的同时,将副作用控制在患者可承受的范围内,并全程密切监测,及时处理。
误区四:放疗副作用越大,说明疗效越好
副作用的大小主要与患者的体质、耐受性以及照射的部位和剂量有关,与治疗效果没有必然联系。体质好的患者可能反应很轻。疗效的判断,需要依靠治疗后的影像学检查(如CT、MRI)和肿瘤标志物等客观指标,由医生进行专业评估。
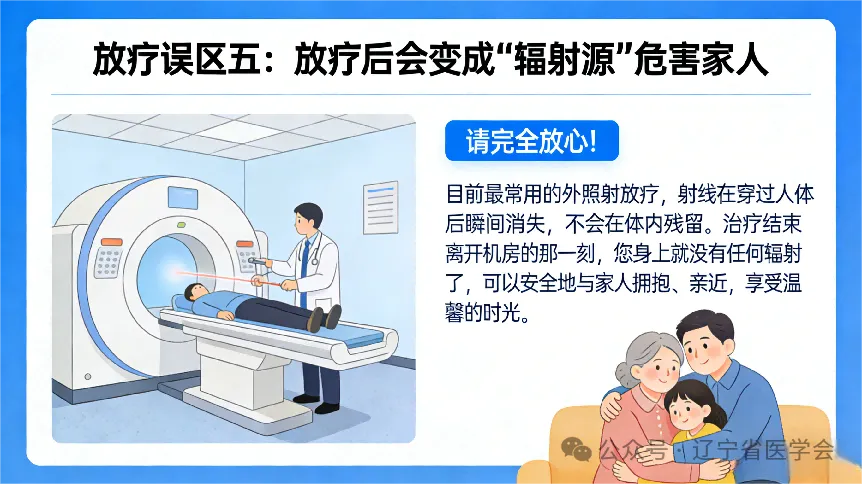
误区五:放疗后,我会变成“辐射源”危害家人
请完全放心!目前最常用的外照射放疗,射线在穿过人体后瞬间消失,不会在体内残留。治疗结束离开机房的那一刻,您身上就没有任何辐射了,可以安全地与家人拥抱、亲近,享受温馨的时光。
误区六:放疗设备“越贵越先进,效果就越好”
合适的才是最好的。各种放疗技术(如调强放疗、立体定向放疗、质子治疗)各有其适应症。对于许多肿瘤,常规的精准放疗技术已完全能满足治疗需求。医生的角色至关重要——他们需要精确勾画靶区、制定最优计划。一个好计划在普通设备上执行,远胜于一个差计划在顶级设备上执行。请相信您的医生会为您推荐最合适的技术。
误区七:放疗是“杀敌一千,自损八百”
那是过去的放疗技术。现代精准放疗早已今非昔比。在CT、MRI等影像技术的引导下,放疗能够实现“指哪儿打哪儿”,将高剂量射线精准聚焦于肿瘤,同时最大限度地保护周围的正常器官。其精度可达毫米级,真正实现了对肿瘤的“精准打击”。
误区八:放疗过程非常痛苦、难以忍受
放疗本身是无创、无痛的。治疗时,您只需安静地躺在治疗床上,保持医生摆好的体位即可。您不会感觉到任何东西在“切割”或“灼烧”身体,整个过程就像做一次CT检查,需要的是您的耐心和配合。
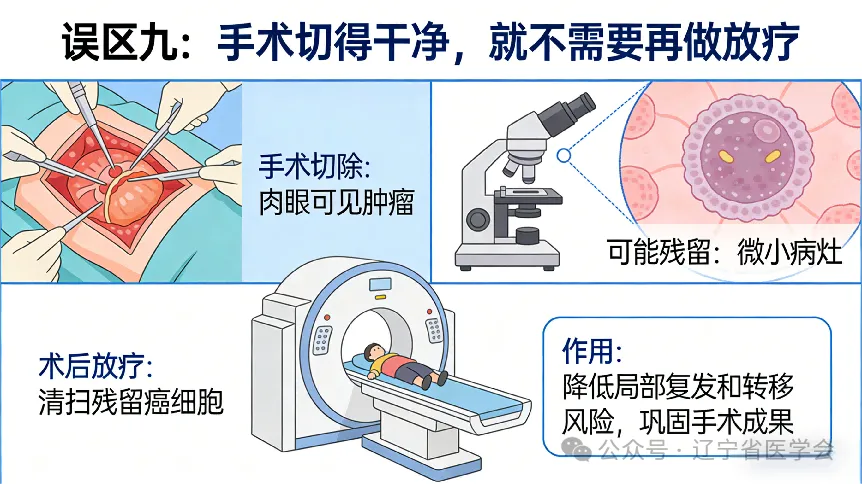
误区九:手术切得干净,就不需要再做放疗
手术切除的是肉眼可见的肿瘤,但可能仍有“潜伏”的微小病灶。术后放疗好比“清扫战场”,能有效清除残留的癌细胞,显著降低局部复发和转移的风险,是巩固手术成果、争取彻底治愈的重要保障。
误区十:所有肿瘤都适合放疗,它是“万能”的
虽然约70%的癌症患者在病程中需要放疗,但它并非万能。对于弥漫性转移等情况,放疗可能不是首选。最佳治疗方案永远建立在多学科团队(MDT)讨论的基础上,结合肿瘤类型、分期和患者身体状况,为您量身定制。
放疗这把“隐形手术刀”,是现代医学赋予我们对抗肿瘤的一件精良武器。了解它,消除不必要的恐惧,才能让我们更好地借助它的力量,为健康而战。当您对治疗方案有疑虑时,请务必与您的主治医生充分沟通,他们是您最值得信赖的“战友”。
*图片来源:辽宁省医学会,转载请注明出处。